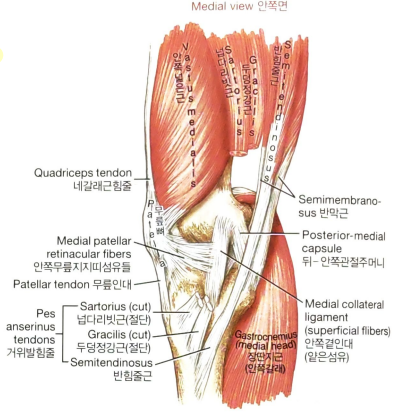
안쪽곁인대와 가쪽곁인대
(1) 해부학적 고려사항
안쪽곁인대(Medial [tibial] Collateral Ligament, MCL)는
관절의 안쪽면을 가로지르는 편평하고 넓은 구조.
MCL의 얕은 부분(superficial part)은 비교적 경계가 명확한 약 10cm 정도 길이의
평행하게 주행하는 섬유들의 묶음으로 구성.
넙다리뼈의 안쪽위관절융기에서 시작해 안쪽무릎지지띠섬유들과 섞인 후 정강뼈 안쪽-몸쪽면에 부착.
[넙다리빗근(sartorius)과 두덩정강근(gracilis)의 힘줄들의 먼쪽 부착부위들의 바로 뒤쪽(거위발 안쪽)에 부착]
MCL의 깊은부분(deep part)은 더 짧고 좀 더 사선 방향을 향하는 섬유들의 묶음으로 구성.
얕은 부분 섬유들의 몸쪽 부착부위의 바로 깊은 쪽에서 약간 뒤쪽과 먼쪽에 놓여 있음.
뒤-안쪽관절주머니, 안쪽반달연골, 반막근의 힘쪽에 먼쪽 부착부위를 가짐.

가쪽곁인대(Lateral [fibular] Collateral Ligament, LCL)는
넙다리뼈의 가쪽위관절융기와 종아리뼈 머리 사이를 거의 수직으로 주행하는 비교적 짧은 끈(cord)과 같은 구조.
LCL의 최종파열점(장력)은 MCL의 1/2 수준.
but, 두 구조는 거의 동등한 파열전 경직도(길어짐에 대한 저항)를 나타냄.
LCL은 넙다리두갈래근의 힘줄과 섞임.MCL과 달리, LCL은 가쪽반달연골에 부착되지 않음.
(2) 기능적 고려사항
곁인대의 일차적 기능은 이마면 내에서 과도한 무릎 동작을 제한.
(이마면에서의 운동은 외전과 내전을 이야기한다.)
무릎이 거의 혹은 완전 폄되어 있다면,
MCL은 밖굽이 힘(Valgus force)에 대해 일차적 저항을 제공.
LCL은 안굽이 힘(Varus force)에 대해 일차적 저항을 제공.
(LCL은 특히 무릎이 20~30도 굽힘 되었을 때는 얕은 부분의 섬유가, 무릎이 완전 폄 되었을 때는 깊은 부분의 섬유가 저항 제공.)
곁인대의 이차적 기능은 거의 또는 완전 폄된 무릎에 전반적인 안정화의 장력을 생산.
MCL을 구성하는 일부 섬유들이 무릎 굽힘과 폄의 넓은 운동 내내 팽팽해지지만,
대부분의 섬유들은 거의 또는 완전한 폄에서 가장 팽팽하게 당겨짐.
(자연스러운 MCL의 팽팽함은 걷기 초기 부하수용기[early load acceptance phase] 동안 무릎의 보호적 안정성 일부 제공)
but! 과신전(Back knee) 시, 측부인대 및 십자인대가 느슨해짐(Laxity).
이는 무릎이 쉽게 다칠 수 있음.
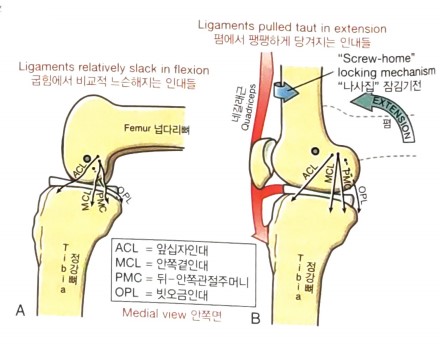
나사집 돌림 운동형상학을 포함한 완전 폄은
완전 굽힘 시의 길이에 비해 약 20% 넘게 곁인대들이 길어짐.
MCL과 뒤-안쪽관절주머니가 완전 폄 상태에서는 중요한 안정자.
but, 발을 지면에 댄 상태에서 가해진 밖굽이(Valgus) 부하에 의해 쉽게 손상당함.
(이는 앞십자인대[ACL]과 무릎 안쪽 구조들을 손상시키는 흔한 기전)
곁인대와 인접 관절주머니는 무릎의 안쪽돌림과 가쪽돌림의 끝범위에서 저항을 제공.
(여기서 가장 주목할 점은, 무릎 가쪽돌림의 끝범위에서 발생하는 MCL 섬유들의 길어짐과 이로 인해 증가된 수동장력)
앞십자인대와 뒤십자인대

(1) 일반적인 고려사항
십자(Cruciate)는 교차된 형태를 의미함.
이는 넙다리뼈의 융기사이패임(Intercondylar notch) 내에서 교차되고 있는
앞십자인대(Anterior Cruciate Ligament, ACL)와
뒤십자인대(Posterior Cruciate Ligament, PCL)를 나타냄.
십자인대는 넓은 윤활막으로 덮여 있는 관절주머니 속 구조.
안쪽무릎동맥(medial genicular artery)으로부터 혈액공급을 받지만 빈약한 편.
인대에 도달하는 대부분의 혈액은 인대를 감싸는 넓은 윤활막 내의 작은 혈관을 통해 운반.
십자인대는 무릎의 안정성을 제공하는데 중요한 역할을 함.
(보통 건강한 젋은 성인의 앞십자인대는 약 1800 N[405 lb]의 장력 부하를 견딤.)
but, 가장 중요한 것은 정강뼈와 넙다리뼈 사이에서 만들어지는
앞-뒤쪽 전단력들에 대한 저항의 대부분을 제공.
사선으로 교차된 인대들의 방향은 몸통을 가쪽으로 돌려 방향을 갑자기 바꾸는 동작같은
이마면과 수평면 내에서 스트레스가 많은 동작들 동안 무릎을 안정시킴.
이 외에도, 십자인대들에서의 장력은 무릎 관절운동형학을 안내하는데 도움.
또한, 기계수용기들을 포함하고 있어 신경계통에 고유감각성 되먹임을 간접적으로 제공.
감각수용기들은 인대들에 대해 큰 손상성 변형을 제공할 수 있는 근육활성을 반사적으로 제한해 보호의 역할도 수행.
(2) 앞십자인대(Anterior Cruciate Ligament, ACL)
정강뼈고원(tibial plateau)의 앞융기사이영역(anterior intercondylar area)에 있는 패인부위를 따라 부착.
이 부착부위에서 가쪽 넙다리뼈관절융기의 안쪽면에 부착하기 위해뒤쪽, 위쪽, 가쪽 방향을 향해 사선주행.
ACL 내에 있는 아교섬유들은 주로 Ⅰ형 아교질로 구성된 나선형 다발이 서로에 대해 꼬인 구조.
ACL의 2세트의 섬유다발이 있음.
(앞-안쪽다발[AM bundle], 뒤-가쪽다발[PL bundle]로 명명)
ACL내 섬유다발들의 장력, 꼬임, 전반적인 공간적 방향은 무릎의 굽힘과 폄에 따라 변함.
대부분의 섬유들(특히, 뒤-가쪽다발 섬유)은 무릎의 완전 폄에 따라 점점 더 팽팽해짐.
이 외에도, 뒤관절주머니, 곁인대들의 일부, 모든 무릎 굽힘근육들 또한 폄에서 비교적 팽팽해짐.
(특히, 체중지지 동안 무릎 안정화시키는 데 도움.)
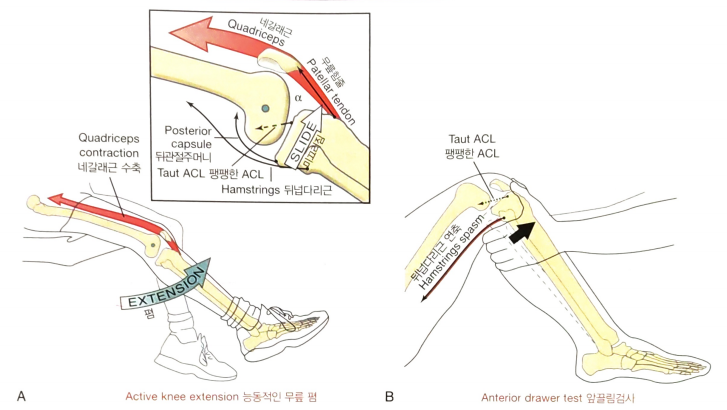
완전한 무릎 폄의 마지막 약 50~60도 동안, 네갈래근의 수축으로 발생된 능동적인 힘은
정강뼈를 앞쪽으로 당기기 때문에 앞쪽 미끄러짐의 관절운동형상학을 추진.
ACL의 신장된 섬유들에서 발생한 장력은 앞쪽 미끄러짐(경골의 전방활주)의 크기를 제한.
때문에 무릎의 앞쪽 느슨함의 양을 측정하기 위해 Anteriror drawer test(ADT)를 진행.
정상적인 무릎의 ACL은 정강뼈의 앞쪽 병진운동에 대한 전체 수동저항 중 약 85%를 제공.
반대쪽 무릎보다 8 mm(1/3 inch) 이상 더 많은 앞쪽 병진운동은 ACL의 찢어짐 가능성.
뒤넙다리근(Hamstring)에서의 보호적 연축(spasm)은
정강뼈의 앞쪽 병진운동을 제한해 ACL의 찢어짐을 감출 수 있음.
네갈래근(Quadriceps muscle)은 흔히 ACL의 대항근.
비교적 낮은 굽힘 각도에서 일어나는 네갈래근의 수축력이 ACL의 대부분 섬유들을 신장시킴.
(15도 굽힘에서 최대 노력의 네갈래근 등척성활성 후 ACL에서 4.4% 변형 일어남.)
ACL을 변형시키는 네갈래근의 능력은 완전 폄 상태에서 가장 큼.
(이 위치가 정강뼈에 대한 무릎힘줄의 정지각을 최대화시키기 때문.)
정지각이 클수록, 넙다리뼈에 대해 정강뼈를 앞쪽으로 미끄러지게 하는 네갈래근 힘의 비율이 커짐.
ACL의 사선의 공간적 방향과 인대 내의 많은 섬유다발들은
인대 구조에 따라 무릎의 모든 움직임의 끝범위에 저항.
(이는 많은 끝범위 움직임들의 결합에 의해 인대가 쉽게 손상당하는 경향 있음.)
장력을 받기 전의 상태에서 빠른 속도의 신장이 적용되면 ACL은 매우 쉽게 손상당함.
(ACL 최종파열점의 11~19%의 변형길이에서 일어난다고 추정.)
대부분의 흔한 활동은 ACL의 4% 미만의 변형을 생산.
ACL은 가장 자주 전체적으로 파열되는 무릎의 인대.
모든 ACL 손상의 약 절반은 축구, 농구 같은 빠른 속도의 스포츠 활동에 참여하는
15~25세 사이의 활동적인 사람에게 흔히 발생.
대부분의 ACL 찢어짐은 일시적 무릎의 아탈구를 수반.
그리고 관절연골, 반달연골(특히 내측연골), MCL을 포함한 다른 조직들에 이차적 외상 유발.
ACL 손상의 약 70%는 접촉 없이 또는 최소의 접촉 상황에서 일어남.
(대부분 점프해서 착지할 때, 한쪽다리를 지면에 고정한 상태에서의 빠르고 강력한 감속이나 방향전환 동안 일어남.)

비접촉성 ACL 손상은 다음 3가지 요소를 자주 확인
1. 중간정도 굽힘 또는 거의 폄된 무릎에 대한 강력한 네갈래근의 활성
2. 무릎의 두드러진 밖굽이 붕괴(Valgus collapse)
3. 무릎의 과도한 가쪽돌림(넙다리뼈의 과도한 안쪽돌림)
ACL 손상의 유발인자중 하나로 무릎의 과도한 안쪽돌림이 있음.
(폄과 극단적 밖굽이가 결합될 때)
또한, 발이 지면에 견고히 고정된 동안 발생하는 무릎의 과도한 과다폄이 있음.
과다폄 시 ,고정된 정강뼈에 대한 넙다리뼈의 뒤쪽 미끄러짐은
ACL이 과신장되어 파열되도록 시킴.
(이때, 넙다리뼈에 대해 정강뼈를 앞쪽으로 당겨 손상의 가능성 높아짐.)
과다폄은 ACL 외에도, 뒤관절주머니와 MCL의 손상을 자주 유발.
(3) 뒤십자인대(Posterior Cruciate Ligament, PCL)
ACL보다는 약간 더 두껍고 덜 사선 방향인 뒤십자인대(PCL)는
정강뼈의 뒤융기사이영역에서부터 안쪽넙다리뼈 관절융기의 가쪽면까지 부착.
PCL은 2개의 중요 다발을 가지고 있는데 이 2개의 다발이 인대의 대부분을 형성.(앞다발[앞-가쪽]과 좀 더 작은 뒤다발[뒤-안쪽]으로 구성.)
PCL의 인대 대부분은 무릎 굽힘이 증가함에 따라 점차적으로 팽팽해짐.(but, 일부 섬유는 대부분의 굽힘과 폄 내내 팽팽한 상태 유지.)완전한 폄과 약 30~40도의 굽힘 사이에서 PCL의 대부분은 비교적 느슨,90~120도의 굽힘 사이에서는 장력이 최고.(PCL은 매 10도의 굽힘마다 약 3%의 길이가 증가.)PCL은 과도한 축돌림은 물론 안굽이(Varus), 밖굽이(Valgus) 부하에 대해이차적인 제한을 제공.
엎드려 무릎을 능동적으로 굽힘하는 동안,무릎의 굽힘근육이 넙다리뼈에 대해 능동적으로 정강뼈를 뒤쪽으로 미끄러지게 함.
이때, 뒤쪽 미끄러짐의 관절운동형상학의 크기는
PCL에서의 수동장력에 의해 부분적으로 제한.
(때문에 뒤넙다리근은 PCL의 대항근으로 언급.)
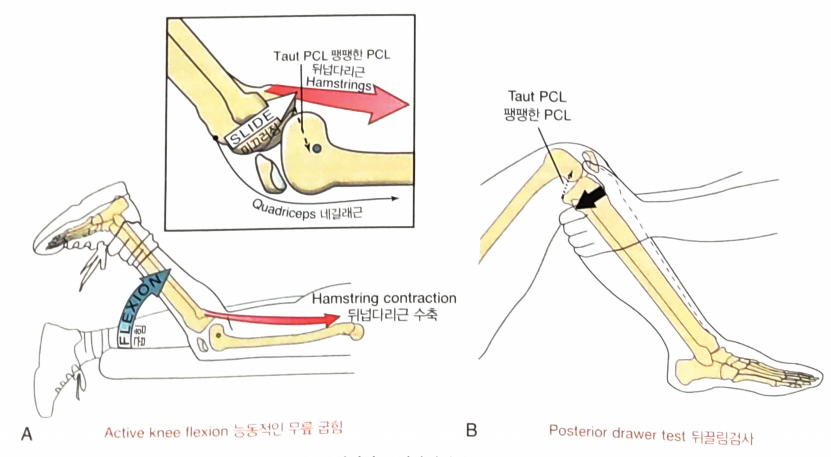
PCL의 완전성을 평가하기 위해 수행하는 검사 중
가장 흔한 방법은
뒤끌림검사(Posterior drawer test, PDT).
PCL은 고정된 종아리에 대해 넙다리뼈의 앞쪽 병진운동의 범위를 제한.
넙다리뼈가 정강뼈의 앞쪽 테두리를 벗어나 미끄러지게 되는 것을 방지.
(오금줄의 힘줄은 정강뼈에 대한 넙다리뼈의 앞쪽 병진운동에 저항.)
PCL은 모든 무릎 손상의 2~10%에서 나타남.PCL 손상의 거의 절반은 연골, ACL, 뒤-가쪽관절주머니를 포함한 다른 무릎 구조들이 연루.
주로 완전히 굽힘된 무릎으로 넘어지는 경우가 PCL의 흔한 손상 기전.PCL에 대한 강력한 손상을 유발하는 원인 중 하나는 계기판 손상(Dashboard injury).(자동차 탑승자의 무릎이 계기판을 가격해 정강뼈가 넙다리뼈에 대해 뒤쪽으로 밀리는 손상.)
PCL 단독 손상은 힘줄 이식 재건술 없이 보존적인 방법으로 관리 가능.그러나 뒤쪽 불안정성이나 아탈구가 명확하고 다른 인대와 손상당했다면 수술 추천.
무릎넙다리관절
무릎넙다리관절(patellofemoral joint)은
무릎뼈의 관절면과 넙다리뼈의 도르래고랑 사이에 있는 경계면.
네갈래근에서 생산된 힘, 관절면들의 적합성,
주변 연부조직들로부터의 수동적 제한에 의해 국소적인 안정성이 제공.
무릎넙다리관절의 비정상적 운동형상학 및 이와 관련된 불안정성은
만성적인 무릎 앞쪽 통증과 관절 퇴행의 원인이 되기도 함.
무릎이 굽힘과 폄을 주기적으로 움직일 때,미끄러짐 운동이 무릎뼈의 관절면과 넙다리뼈의 도르래고랑 사이에서 일어남.넙다리뼈에 대한 정강뼈의 움직임 동안,무릎뼈는 고정된 넙다리뼈의 도르래고랑에 대해 미끄러짐.
무릎힘줄은 정강뼈거친면에 부착되기 때문에,무릎뼈는 무릎의 굽힘 동안 정강뼈의 움직임 방향으로 당겨짐.
무릎뼈는 편심성으로 활동하는 네갈래근의 당김과
비교적 유연성이 없는 무릎힘줄 사이의 힘들의 균형에 의해
비교적 고정된 상태를 유지.
무릎넙다리관절의 운동형상학

(1) 넙다리뼈에 대한 무릎뼈 접촉의 경로와 영역
135도의 굽힘에서, 무릎뼈의 위극(superior pole) 근처가 주로 넙다리뼈와 접촉.
이 위치에서 무릎뼈는 도르래고랑의 밑에 놓여, 넙다리뼈의 융기사이패임을 메움.
무릎이 90도의 굼힘 쪽으로 폄됨에 따라,
무릎뼈의 일차적 접촉 지역은 아래극(inferiror pole)쪽으로 이동.
90도와 60도의 굽힘 사이에서,
무릎뼈는 대개 넙다리뼈의 도르래고랑 내에 잘 맞물림.
(이 때, 무릎뼈와 넙다리뼈 사이의 접촉 영역이 가장 큼.)
최대 접촉을 해도 무릎뼈 전체 표면 중 단지 1/3만이 접촉해
강한 네갈래근의 활성으로 주어진 관절압력은 무릎관절내
매우 큰 수치로 상승할 수 있음.
무릎이 마지막 20~30도의 굽힘 위치로 폄을 함에 따라,
무릎뼈의 일차적 접촉지점은 아래극으로 향함.
완전히 폄 위치가 되면, 무릎뼈는도르래고랑의 몸쪽인 무릎위지방덩이(Suprapatellar fat pad)에 놓임.
'뉴만 Kinesiology' 카테고리의 다른 글
| 1. 무릎(Knee)의 해부학 - 관절학 (1) (0) | 2023.07.14 |
|---|---|
| 1. 무릎(Knee)의 해부학 - 골학 (0) | 2023.07.11 |

